
relaciones dirigidas
También llamado coito dirigido con ciclo natural, consiste en el seguimiento de la ovulación por vía ecográfica, para precisar el momento cuando ésta ocurre y así indicar la relación sexual en el tiempo idóneo.
Es un método de baja complejidad recomendable para parejas cuando no existe una causa específica que explique la infertilidad.
El estudio utilizado con este tratamiento es la ecografía transvaginal de alta resolución dado que proporciona un amplio espectro de posibilidades. En primer lugar, permite determinar el período de mayor fertilidad en la mujer y si el ciclo femenino se cumple adecuadamente.
También, permite conocer el estado del endometrio, es decir, el sitio de implantación del embrión y permite detectar si ocurre la ruptura del folículo, si éste se desprende del óvulo maduro y pasa a la trompa para ser fertilizado y, luego, si hace el viaje de 5 días hasta su llegada al útero.
Por último, esta ecografía transvaginal también sirve para determinar la existencia de embarazos de forma precoz.
Aunque los ciclos menstruales varían de una mujer a otra, si se considera un lapso promedio de 28 días, puede estimarse que alrededor del día 14 ocurre la ovulación.

No obstante, dado que los patrones individuales tienen un rango de variación bastante amplio, se opta por monitorear todo el proceso para establecer con precisión cuando la mujer está ovulando e indicar las relaciones sexuales en losdías fértiles, estimando que, en promedio, el óvulo es fecundable hasta 36 horas después de salir del folículo y que el espermatozoide tiene un tiempo de vida de 48 horas.
inseminación intrauterina (IIU)
Es un método de reproducción médicamente asistida que se aplica a casos muy seleccionados y pertenece a la esfera de los procedimientos sencillos y rápidos.
Consiste en capacitar el semen en el laboratorio para mejorar su concentración y movilidad y depositar este concentrado de espermatozoides lo más cerca posible del óvulo; esto es, en el cuello del útero (inseminación intracervical) o dentro de la cavidad uterina (inseminación intrauterina).
La colocación del concentrado de espermatozoides ocurre durante la ovulación, empleando un catéter para situar los espermatozoides cerca del óvulo para que éstos lo fertilicen. Cuando el médico a cargo del caso indica este tratamiento, se utiliza de manera simultánea la inducción de la ovulación con el fin de incrementar las probabilidades de que ocurra el embarazo.El hombre debe aportar su muestra de semen obteniéndola mediante la masturbación, aunque también puede ser una muestra congelada y tomada en otros ciclos.
Es importante mencionar que pueden existir diferentes tipos de problemas para recolección de las muestras de semen. En estos casos hay alternativas que se emplean para su obtención. Por ejemplo, en problemas de eyaculación retrógrada, se puede intentar extraer espermatozoides con un lavado vesical después de la masturbación.

En estos casos, se le alcaliniza la orina al paciente, mediante la ingestión de bicarbonato de sodio desde el día antes de la toma de la muestra, la cual se obtiene colocando una sonda para sacar la orina y buscar en ella los espermatozoides, para luego lavarlos y utilizarlos para la inseminación artificial.
Este método es de bajo costo. Otra opción la constituye la obtención de espermatozoides directamente del testículo, mediante una pequeña intervención llamada biopsia testicular.
Por otra parte, cuando el espermograma arroja resultados muy severos o el paciente tiene antecedentes de anomalías genéticas transmisibles o en el eyaculado hay ausencia total de espermatozoides, para poner en práctica la inseminación artificial, la pareja puede recurrir al Banco de Semen y usar los espermatozoides de un donante de identidad anónima.
Cada muestra donada se estudia rigurosamente para descartar enfermedades, seleccionar cuidadosamente a los donantes y asegurar la correspondencia con las características fenotípicas (color de piel, ojos, contextura) de la pareja.
fertilización in vitro con transferencia embrionaria (fiv/te)
La fertilización in vitro (FIV) consiste en la unión, en el laboratorio, de óvulos obtenidos mediante aspiración folicular y de espermatozoides en condiciones óptimas, para que fertilicen y den origen a embriones que, posteriormente, serán transferidos a la cavidad uterina de la paciente. Esta última etapa recibe el nombre de transferencia embrionaria (TE).
La FIV/TE está indicada en parejas cuya infertilidad se debe en principio al factor tubárico y cuando hay ausencia del factor masculino. Es decir, cuando las Trompas de Falopio tienen problemas de cualquier índole en la mujer y cuando no existen alteraciones del semen en el hombre.
Por otra parte, la FIV/TE puede ser indicada cuando la evolución de otros tratamientos indicados por los especialistas no es satisfactoria, así como también en aquellos casos donde la infertilidad es de larga data y la edad materna es avanzada.
Para llevar a cabo una FIV/TE es necesario realizar una estimulación ovárica controlada con medicamentos. Con la ayuda de monitoreos ecográficos y determinaciones séricas de estradiol (la hormona que indica la respuesta ovárica) se determina el tamaño ideal de los folículos para decidir el momento apropiado para su aspiración. Los óvulos obtenidos de la aspiración folicular se colocan en una placa de cultivo que contiene medios enriquecidos con nutrientes y luego se incorporan los espermatozoides previamente capacitados.
A continuación, la placa de cultivo se lleva a una incubadora que les proporciona a los óvulos y a los espermatozoides las condiciones necesarias para que pueda ocurrir la fertilización.
Para verificar que dicha fertilización ha ocurrido deben transcurrir al menos 16 horas, luego de las cuales se observa cada óvulo bajo visión microscópica.
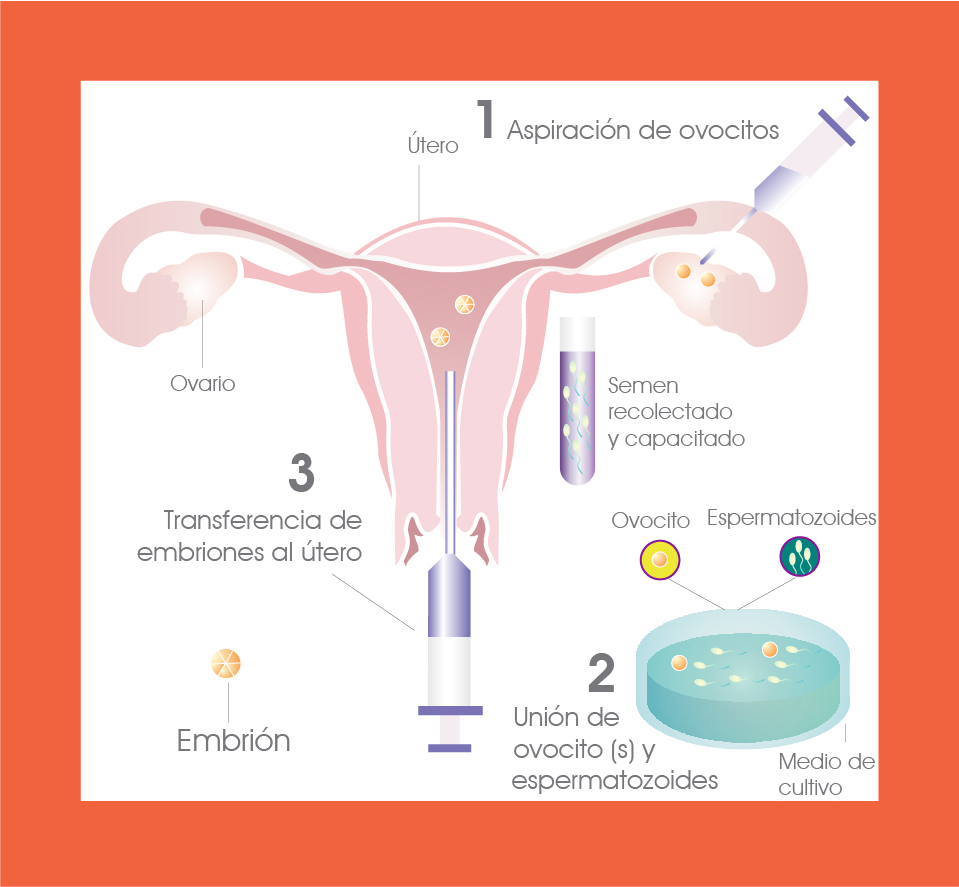
Después de que se constata que la fertilización ha ocurrido, los óvulos fecundados se colocan en nuevos medios enriquecidos en espera de que evolucionen y se conviertan en embriones. Cuando esto ocurre, ellos permanecen en el laboratorio de 3 a 6 días durante los cuales se les hace un seguimiento para evaluar su desarrollo.
Finalmente, la selección de los embriones a transferir al interior de la cavidad uterina se hace en base a la calidad alcanzada y al tiempo de desarrollo embrionario. Es posible transferir embriones de 3 días de cultivo o embriones de 5 a 6 días de cultivo (blastocistos).
No todos los embriones alcanzan el estadío de blastocisto. Por consiguiente, la decisión de continuar hacia la transferencia de embriones en dicho estadío dependerá de la calidad alcanzada por los embriones el día 3 de desarrollo.
Cuando existe un excedente de embriones en estadío de blastocisto, éstos se someten a un proceso de criopreservación para su posterior utilización.
icsi
El ICSI, por sus siglas en inglés: Intracitoplasmatic Sperm Inyection, se traducecomo inyección intracitoplasmática de espermatozoides.
Esta técnica de reproducción asistida (TRA) fue descrita por primera vez en 1990 por el doctor Gianpiero Palermo. Está indicada en aquellos casos en los que no se puede realizar la FIV convencional por estar presente el factor masculino. Es decir, cuando los espermatozoides no son de buena calidad.
Con el ICSI se puede resolver la mayoría de los casos de infertilidad que ocurren por factor masculino. Por ejemplo, cuando hay pocos espermatozoides, cuando éstos no son capaces de fertilizar el óvulo, o cuando se producen fallas en la FIV.
El ICSI es una variante mucho más compleja que la inseminación de ovocitos clásica o FIV, ya que con una aguja se microinyecta un espermatozoide dentro del citoplasma del óvulo.
De este modo se evitan todas las barreras que el espermatozoide tiene que superar antes de conseguir fecundarlo.
Cuando el ICSI se indica, la pareja realiza todas las fases previas similares a la fertilización in vitro (FIV), pero en este caso se toma un óvulo y se le retira su capa exterior de células para poder llevar a cabo la inyección de un sólo espermatozoide previamente seleccionado. Esta selección del espermatozoide a ser inyectado se lleva a laboratorio, la cual hace posible escoger aquel que posea la mejor calidad.
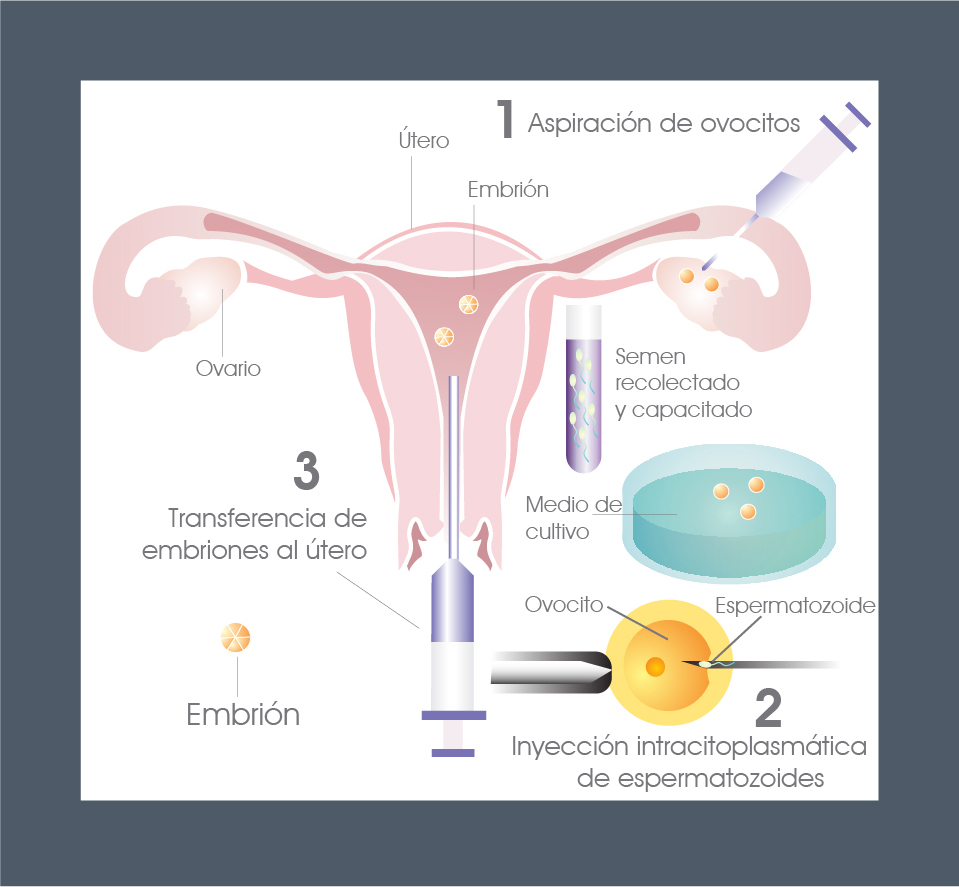
Luego, con una aguja mucho más delgada que un cabello humano, se inyecta el espermatozoide seleccionado dentro del óvulo, garantizando la fecundación.
Este tipo de manejo de las células sexuales amerita el uso de microscopios invertidos con dos componentes claves: los micromanipuladores que permiten movimientos en varias dimensiones y los microinyectores que llevan a cabo el procedimiento con una alta precisión. Por ende, sólo pueden ser usados por personal altamente especializado.
Recientemente se ha incorporado una nueva opción para mejorar los resultados de el ICSI en aquellos casos donde el factor masculino presenta una teratozoospermia extrema, es decir, cuando la morfología (forma) de la mayoría de los espermatozoides se encuentra altamente comprometida. Esta opción de denomina PICSI®.
El PICSI® consiste en la utilización de microgotas de una sustancia llamada hialuronan colocadas en un plato de Petri para seleccionar los espermatozoides con morfología íntegra. Lo anterior es posible dado a que esta sustancia es similar a la que recubre al óvulo y que es capaz de seleccionar los mejores espermatozoides.
En la actualidad, cuando los espermatozoides están ausentes en el eyaculado (una condición llamada azoospermia), hay alterativas médicas para obtenerlos y usarlos posteriormente en la fertilización asistida.
Estas alternativas se traducen en 4 técnicas denominadas MESA, TESE, PESA y TEFNA, que son procedimientos ambulatorios realizados bajo anestesia local o sedación.
A continuación, una breve descripción de cada una de ellas
• MESA: Aspiración de espermatozoides del epidídimo por microcirugía.
• TESE: Extracción de espermatozoides del testículo por biopsia.
• PESA: Aspiración percutánea del epidídimo.
• TEFNA: Aspiración con aguja fina de espermatozoides del epidídimo y del testículo.
Antes de que se lograra el perfeccionamiento de la técnica de reproducción asistida ICSI, lo más probable era que la pareja tuviera que recurrir a la adopción o a la donación de semen para lograr el deseo de ser padres.

doble transferencia embrionaria consecutiva (dtec)
La transferencia embrionaria (TE) luego de una fertilización in Vitro (FIV) o una inyección intracitoplasmática (ICSI) es una Técnica de Reproducción Asistida (TRA) que usualmente se lleva a cabo en un solo momento cuando el o los embriones tienen un desarrollo de 3 días o cuando han alcanzado 120 o 144 horas de desarrollo (estadío de blastocisto), independientemente del número de embriones que se transfieran.
No obstante, la opción de repetir el procedimiento de transferencia para llevar a cabo dos TE consecutivas en dos momentos diferentes de desarrollo (día 3 y luego en día 5 o día 6), en un mismo ciclo, ha sido utilizado generalmente a nivel internacional como alternativa para pacientes que han tenido tres o más de tres ciclos previos fallidos y que tienen disponibilidad de embriones en estas dos etapas de desarrollo con el propósito de mejorar sus probabilidades de lograr el embarazo.
En CEVALFES hemos utilizado la DTEC con resultados favorables; por lo tanto, consideramos que esta técnica se puede ofrecer también a todas aquellas pacientes que ingresen a un programa de FIV y tengan dos o más embriones de buena calidad en el día 3 de desarrollo y al menos uno de ellos alcance el estadío de blastocisto.

Si la pareja decide considerar la doble transferencia embrionaria consecutiva como una opción válida de tratamiento, se lleva cabo un análisis con el especialista para considerar los riesgos-beneficios que el uso de esta TRA conlleva para su caso en particular.
El número total de embriones a transferir en el ciclo dependerá de factores tales como la edad de la paciente, el número de embriones en día 3, que al menos un embrión alcance el estadío de blastocisto y la decisión de la pareja en conjunto con el especialista. En cualquier caso, la TE no sobrepasa el número de tres embriones.
Esta TRA también se puede ofrecer a pacientes que tengan más de dos óvulos vitrificados y que vayan a ingresar a un programa de reproducción asistida.

ttomi
La técnica de reproducción asistida TTOMI (por sus siglas: transferencia tubárica de ovocitos microinyectados) combina las bondades tecnológicas de la inyección intracitoplasmática de espermatozoides (ICSI) con el ambiente favorable que proporcionan las Trompas de Falopio y el uso del GIFT (transferencia intratubárica de gametos), maximizando en consecuencia los resultados exitosos, dado que aumenta considerablemente las posibilidades de embarazo.
El TTOMI se practica después de una estimulación ovárica controlada. Una vez recuperados los ovocitos bajo visión ecográfica, se microinyectan con los espermatozoides y mediante el uso de laparoscopia se colocan, con un catéter especial, en el interior de la Trompa de Falopio, buscando un proceso de fertilización, desarrollo y transporte natural de los embriones hasta el útero, donde finalmente se llevará a cabo la implantación.
CEVALFES ofrece este método de manera exclusiva en Venezuela. En el 2003 fue el primer centro venezolano en reportar un embarazo con esta técnica, gracias a su asociación con el científico colombiano Elkin Lucena, director de CECOLFES, quien sistematizó este método en el 2002 al proponer realizar todo el procedimiento en forma inmediata en lugar de dejar reposar los óvulos durante unas horas y llevar a cabo la fertilización en el laboratorio, tal y como se hace habitualmente con el ICSI.
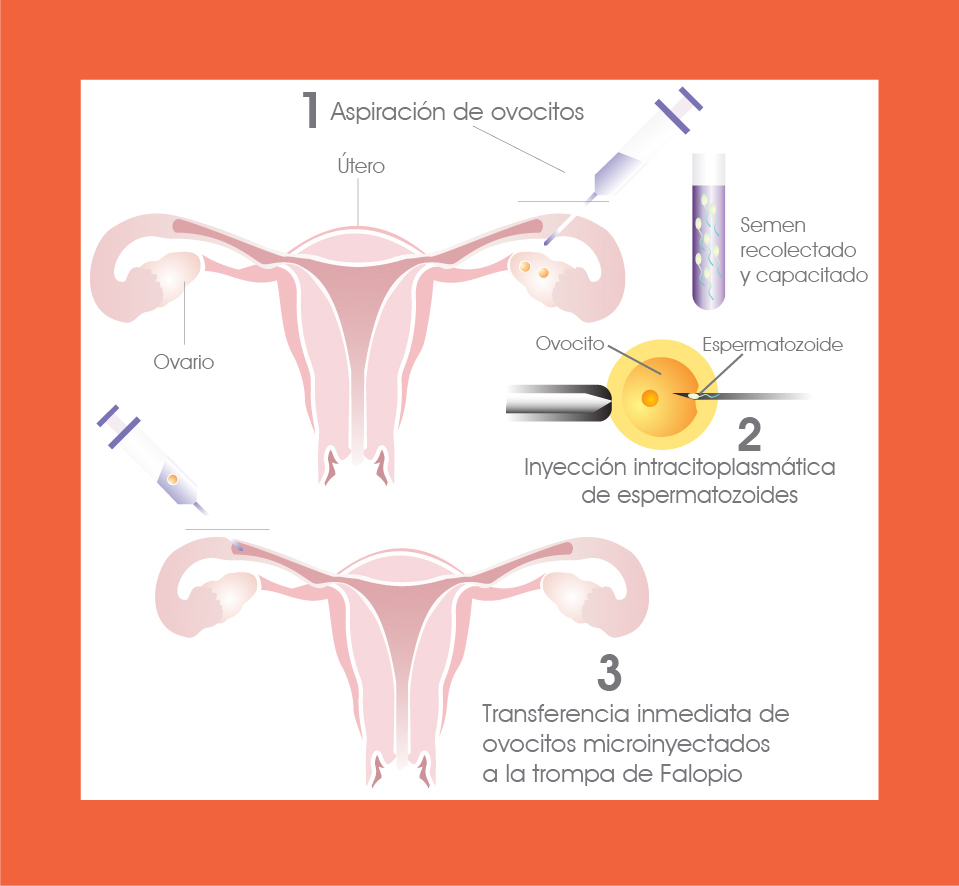
El uso de la trompa de Falopio para colocar el óvulo microinyectado con el espermatozoide es una excelente alternativa porque ella es la incubadora natural del organismo que posee células especializadas para nutrir al óvulo fertilizado durante su viaje de 5 días hasta el útero. Adicionalmente, con esta técnica se evita tener que poner a fertilizar los gametos en el laboratorio, usar medios de cultivo y ambientes especiales, controlar temperatura, humedad, oxígeno y CO2, porque el sistema reproductor aporta lo necesario en forma natural.
Asimismo, con esta técnica existe la seguridad de que el espermatozoide está dentro del óvulo y, aunque no hay certeza sobre si hubo o no la fertilización, hay una probabilidad mayor de que ésta ocurra, ya que es conocido que la tasa de fertilización con el ICSI es de aproximadamente el 80%.
El TTOMI se usa cuando las causas de la infertilidad no se pueden establecer con plena claridad y también en casos de factor masculino; es decir, cuando hay problemas de calidad en los espermatozoides. Para su uso es necesario y fundamental que la mujer no tenga ningún tipo de problemas en sus Trompas de Falopio, pues con este tratamiento la fertilización ocurre en la "incubadora natural", es decir, en las propias trompas y no en el laboratorio.
maduración in vitro de ovocitos (miv)
Hasta hace poco tiempo, al realizar la extracción de ovocitos del ovario estimulado, en muchas ocasiones se obtenían ovocitos que no podían ser fecundados, o bien porque no llegaban a alcanzar su estadío óptimo de maduración o bien porque eran ovocitos post-maduros.
En la actualidad, contamos con medios especiales que contienen nutrientes necesarios para lograr la maduración in vitro de ovocitos. El uso de estos medios les permite a los ovocitos alcanzar el estadío óptimo para que su fertilización ocurra en condiciones de laboratorio en 24 horas.
Esta TRA (Técnica de Reproducción Asistida) se denomina Maduración In Vitro de Ovocitos (IVM por sus siglas en inglés: In vitro maturation).
El IVM se ha venido aplicando a mujeres anovulatorias y más específicamente a las que presentan el síndrome de ovarios poliquísticos (SOPQ).
EL SOPQ es una entidad patológica compleja en donde se combinan diferentes factores tales como alteraciones endocrinas y, en algunos casos, sobrepeso dandocomo resultado trastornos de la menstruación y por consiguiente problemas de fertilidad.
Hasta ahora, a pesar de que las pacientes con SOPQ son tratadas en conjunto por un equipo multidisciplinario de endocrinólogos, nutrólogos y especialistas en fertilidad, en muchas ocasiones no se logra la respuesta ovulatoria esperada.
Es decir, o no se consigue obtener ovocitos maduros o se puede correr el riesgo de tener una respuesta exagerada (hiperestimulación ovárica), lo cual complica el tratamiento y en algunos casos inclusive amerita hospitalización.
La extracción de ovocitos inmaduros en un ciclo menstrual natural, sin estimulación medicamentosa, y su maduración en el laboratorio, propone un cambio de conducta importante en estos casos puesto que se minimizan los riesgos para las pacientes y se pueden aumentar las expectativas de obtener resultados positivos para el logro del embarazo.

terapia inmunológica
Estudios científicos han demostrado que el factor inmunológico puede afectar la fertilidad en un alto porcentaje de los casos. Para resolver esta situación y contribuir a la consecución del embarazo se aplican tratamientos basados en anticoagulantes, linfoterapias y esteroides.
Algunas de las indicaciones para este tipo de terapia se dan cuando en la mujer existen alteraciones inmunológicas tales como la presencia de anticuerpos antifosfolípidos, anticuerpos antinuecleares (ANA), células NK aumentadas o poblaciones de linfocitos alteradas.
Adicionalmente, la terapia inmunológica se utiliza cuando se han presentado abortos recurrentes, tratamientos de fertilización in vitro fallidos o cuando hay infertilidad de larga data y de causa desconocida.
preservación de la fertilidad
La preservación de la fertilidad es la alternativa que permite resguardar la capacidad reproductiva en mujeres y hombres sanos mediante la conservación de sus células sexuales o gametos con el uso de sustancias crioprotectoras a bajas temperaturas.
Cuando una persona sana desea preservar sus células sexuales, óvulos o espermatozoides, lo primero que debe hacer es acudir al especialista en fertilidad para que se lleven a cabo una serie de evaluaciones clínicas necesarias previas a la criopreservación de sus gametos. Los procedimientos de obtención de las células sexuales que se van a criopreservar varían entre la mujer y el hombre debido a la forma en que cada uno las produce.
En la mujer, generalmente, en cada ciclo menstrual sólo se madura un óvulo por lo que se hace necesaria la intervención médica para obtener un número apropiado de ellos. El hombre, por su parte, produce espermatozoides de manera constante en grandes cantidades y es posible obtenerlos cada vez que ocurre la eyaculación. Debido a esto no se hace necesario ningún tipo de intervención.
Los procedimientos utilizados para obtener los óvulos se llevan a cabo en un determinado ciclo menstrual y se denominan estimulación ovárica controlada y aspiración folicular. En el primero se utilizan medicamentos especiales con el propósito de que un número importante de óvulos alcance su maduración. En el segundo, estos óvulos ya maduros se aspiran para ser criopreservados, utilizando el método de la vitrificación.

En el hombre, una vez que se obtiene la muestra de semen, la criopreservación de los espermatozoides se lleva a cabo mediante un procedimiento de congelación lenta.Estos gametos así criopreservados se almacenan bajo estrictas condiciones de calidad hasta el momento en que se lleve a cabo la técnica de reproducción asistida apropiada en cada caso.
